Experto: "El impacto de 4.000 vacunados en el control de la pandemia es nulo"
Si bien cada vida es importante, el bajo número de dosis aporta poco a la inmunidad colectiva. Médicos piden aplicación equitativa y priorizando.
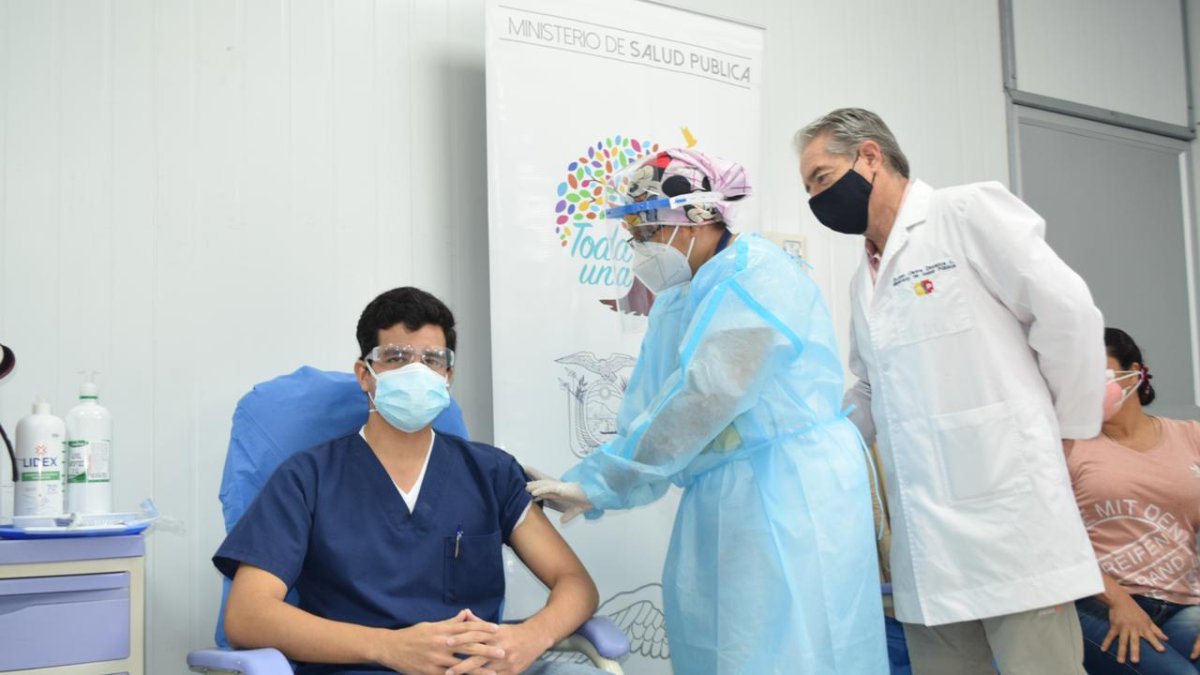
El médico Andrés Ortiz, de 26 años, fue el primer vacunado contra la COVID-19 en el hospital Rafael Rodríguez Zambrano, de Manta, Manabí, el pasado lunes 25 de enero.
La polémica surgida en torno a la forma en que están siendo aplicadas las primeras 8.000 vacunas contra la COVID-19 llegadas al país, relega un aspecto que epidemiólogos y expertos en salud pública resaltan: el nulo o escaso impacto real de esa cantidad de fármacos en el objetivo de contener la pandemia a través de una inmunización colectiva.
“El efecto que tiene esa poca cantidad de dosis para el control de la pandemia es nulo”, dice a EXPRESO el magíster y doctor (PhD) en Salud Pública, Daniel Simancas Racines.
Para llegar a la ‘inmunidad de rebaño’ se necesita que al menos haya 9 o 10 millones de personas vacunadas en el país, de sus 17 millones de habitantes. Esto es, entre el 60 y 70 % del total de la población, “para mirar un impacto real”, acota el magíster en Epidemiología.
Agrega que todavía existe incertidumbre sobre si la vacuna evitará la infección. Lo que impide el fármaco es que la persona se enferme gravemente, aclara. Por ello, podría ocurrir que un vacunado pueda infectarse y contagiar a otros.
8000 dosis de vacunas no son suficientes ni para la fase 0 de vacunación. Espero que cada una de esas 4000 personas que se vacunarán sean realmente población de riesgo, espero que mantengan la cadena de frío y que no se desperdicie una sola dosis, cada vacuna es una vida!
— Estefanía Espín (@EstefanaEspin) January 21, 2021
Para Simancas, el sistema sanitario precisa la vacuna para evitar que más gente enferme gravemente y congestione las unidades de Hospitalización y Cuidados Intensivos, como ahora. “Pero el impacto real de una vacunación con cuentagotas es difícil de imaginar”, reitera.
Ecuador empezó hace seis días a aplicar las primeras vacunas contra la enfermedad causada por el SARS-CoV-2. Es un lote de 8.000, adquiridas a la farmacéutica Pfizer, que arribaron al país la semana pasada. En un mes, un grupo de 4.000 personas recibirá las dos dosis.
La médica y máster en Salud Pública, Paola Santacruz Ortega, considera que “todo aporta”. Y opina que, a nivel individual, cualquier reducción de mortalidad hace la diferencia.
Ante la escasa cantidad inicial de fármacos, expresa que “lo más inteligente” es ir direccionando cada dosis y establecer prioridades. Pone un ejemplo: “4.000 adultos mayores vacunados pueden ser 4.000 vidas salvadas; pero si se vacuna a 4.000 jóvenes sanos primero, no va a haber tanto beneficio”.
Sobre la inmunidad colectiva, aclara que es un tema “complejo”; y que hacer cálculos específicos (por ejemplo, a cuántos vacunar para conseguirla) no es posible por ahora, por varios motivos. Entre ellos, que eso depende de la eficacia de la vacuna en prevenir infecciones; y de cuánto tiempo dure esa protección (de por vida o solo por un periodo limitado).
Para Santacruz, el caso ideal sería una vacuna con una eficacia del 100 %, que brinde protección de por vida. Allí el nivel de inmunidad colectiva como proporción de la población requerido para bloquear la transmisión sería de aproximadamente 60 % a 72 %, coincide.
Somos aprox. 17 millones de ecuatorianos y debemos vacunar a un 70% = 11'900,000 de personas.
— Dámaris Intriago 👩🔬🇪🇨🧬 (@DamarisIntriago) January 20, 2021
Tenemos 8000 vacunas para 4000 personas.
Regla de 3:
11'900,000 personas ------> 100%
4000 personas ------> X
X = Podemos vacunar un 0.03% de personas
Por eso la decepción!
La máster en Economía de la Salud y del Medicamento, Ruth Jimbo Sotomayor, concuerda en que “es muy poca la cantidad (de vacunas disponibles) para las necesidades”.
Por ello, considera que “hay que intentar acceder ampliamente a las vacunas y con lo poco que se tiene hacer una distribución equitativa”.
Ecuador, según ha indicado el Gobierno, espera recibir en marzo un lote de 2 millones de dosis para iniciar un programa masivo de vacunación.
"El impacto de 4.000 vacunas puede ser solo para esas personas, ni siquiera para sus familiares”, insiste Daniel Simancas, quien enfatiza en que se requiere inmunizar masivamente para intentar detener la transmisión de la enfermedad, junto a las medidas de prevención: mascarillas, distanciamiento y lavado de manos. Acota que, con ese fin, hay países que apuntan al mayor porcentaje de población posible, ante la incertidumbre de si la inmunidad será duradera o no.




